一文总结,新型口服抗凝药的药理学特性和临床证据
从20世纪30年代普通肝素问世以来,抗凝药物已经历近90年的发展。从华法林到2008年第一个口服直接凝血酶抑制剂达比加群再到2017年特异性逆转剂依达赛珠单抗,抗凝药的研发向口服、特异性、直接作用和可逆转的方向发展。目前新型口服抗凝药(NOACs)的使用越来越广泛,并被各大指南推荐优先于华法林用于非瓣膜性房颤患者。

本文整理了NOACs的药理学特性和临床证据。
目前获得许可的NOACs是结合IIa因子(达比加群)直接抑制凝血酶活性,或Xa因子(阿哌沙班、贝曲沙班、艾多沙班和利伐沙班)以抑制凝血酶生成,从而预防血栓形成的小分子药物 (图1)。选择性阻断接触通路(如XIa因子抑制剂)有可能在不抑制生理性止血的情况下减少血栓形成,从而提供更安全的抗凝。所有NOACs都通过肾脏清除,其药理学特性总结见表1。
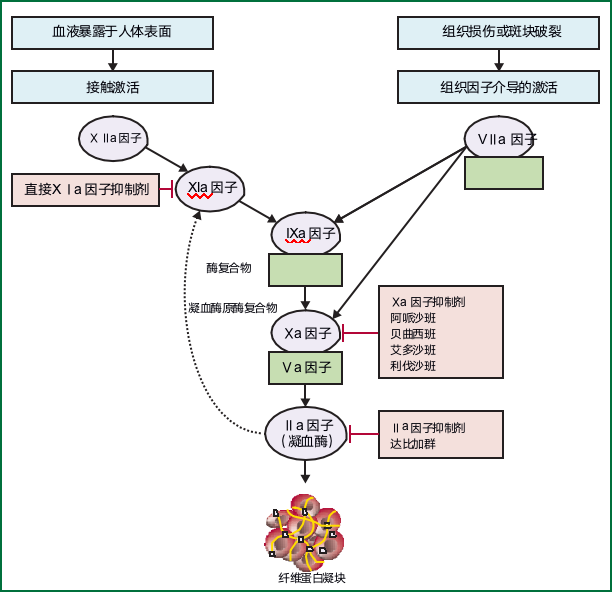
图1 NOACs的作用机制
表1 NOACs的药理特性
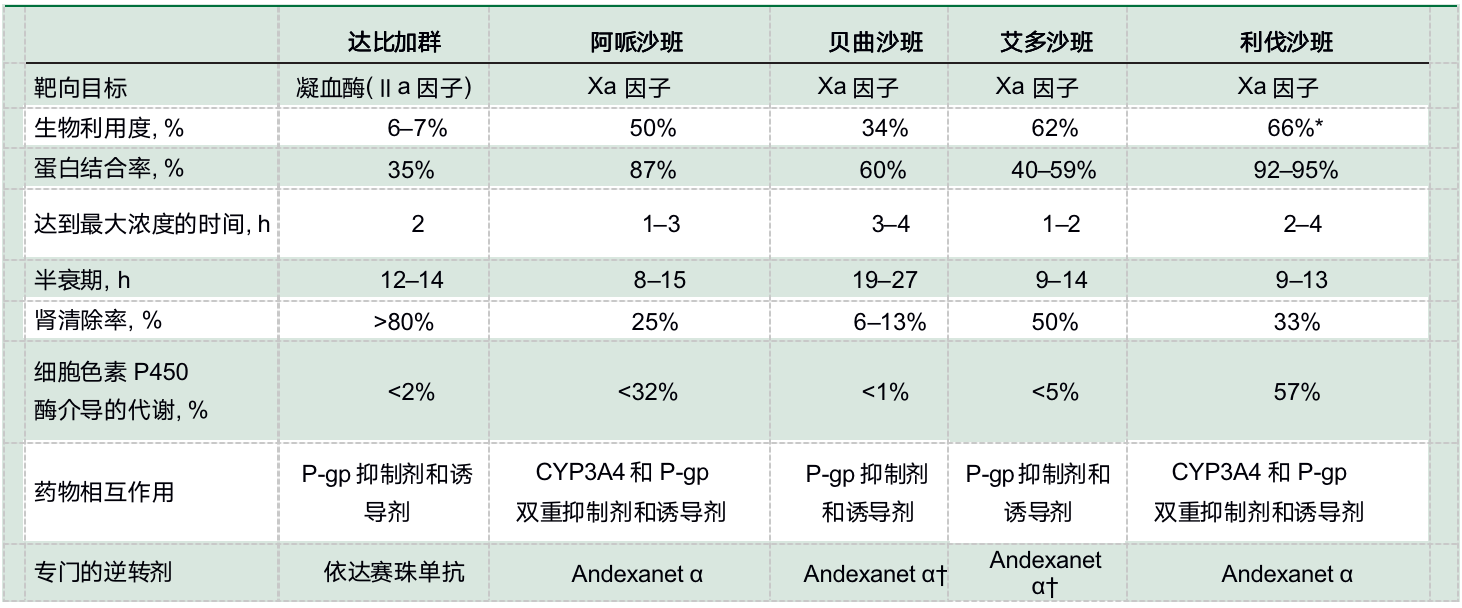
P-gp=P-糖蛋白。*适用于15mg和20mg,每天一次,不与食物同服(与食物一起服用时,生物利用度为80%-100%)。†根据作用机制,预计是有效的,但没有被批准用于贝曲沙班和艾多沙班。

因为NOACs的半衰期很短,所以对于没有生命危险的出血或非紧急手术的患者,NOACs通常不需要逆转。然而,在危及生命的紧急情况下,抗凝逆转是必要的。因为达比加群的蛋白结合率低,只有35%,可以通过透析清除。这种方法已经随着依达赛珠单抗的上市被取代。依达赛珠单抗是一种人源化抗体片段,通过静脉推注给药,快速、特异性地与达比加群结合,使达比加群在数分钟内即从循环中清除。
与达比加群相比,凝血因子Xa抑制剂阿哌沙班、贝曲沙班、艾多沙班和利伐沙班的蛋白结合率很高,不能通过透析清除。Andexanet α是一种催化失活的重组人凝血因子Xa,目前FDA批准用于逆转危及生命或无法控制的出血的阿哌沙班和利伐沙班患者。然而,该药尚未在需要紧急手术的患者中进行研究,也未被批准用于该适应症。与依达赛珠单抗不同,Andexanet α需要持续输注以维持逆转。尽管得到了指南的推荐,但Andexanet α高昂的成本限制了其在许多国家的使用。临床医生可能会考虑使用凝血酶原复合物浓缩物作为Andexanet α的替代品,来加强接受Xa因子抑制剂治疗、有危及生命的出血患者的止血。然而,凝血酶原复合物浓缩物未被批准该适应症。

P-gp转运蛋白是NOACs清除途径的重要组成部分,肝细胞色素P450酶参与清除阿哌沙班和利伐沙班。因此,NOACs与强P-gp诱导剂或抑制剂的药物在临床上有重要的相互作用,利伐沙班和阿哌沙班也与P-gp和CYP3A4强诱导剂或抑制剂的药物相互作用。
如,在新冠肺炎(COVID-19)疫情常态下,口服抗凝药物与探索性抗病毒药物的相互作用尤为重要。表2总结了用于COVID-19的药物与口服抗凝剂之间的相互作用。洛匹那韦/利托那韦可能影响许多抗凝剂的选择和剂量,而达比加群不需要调整剂量。
另外,在临床中,NOACs常与抗心律失常药物联用,表3列出了NOACs与抗心律失常药物的相互作用,决奈达隆主要通过肝脏CYP3A代谢,是强效的P-gp抑制剂,具有许多潜在的药物相互作用。决奈达隆仅适用于阵发性或持续性房颤病史的患者,禁用于永久性房颤(没有或不能恢复为正常窦性心律的患者)、近期失代偿需要住院治疗的心衰或心功能分级为IV级的心衰患者。对于所有的NOAC,均不建议与决奈达隆联用。
表2 口服抗凝药物与COVID-19探索性治疗药之间的潜在药物相互作用
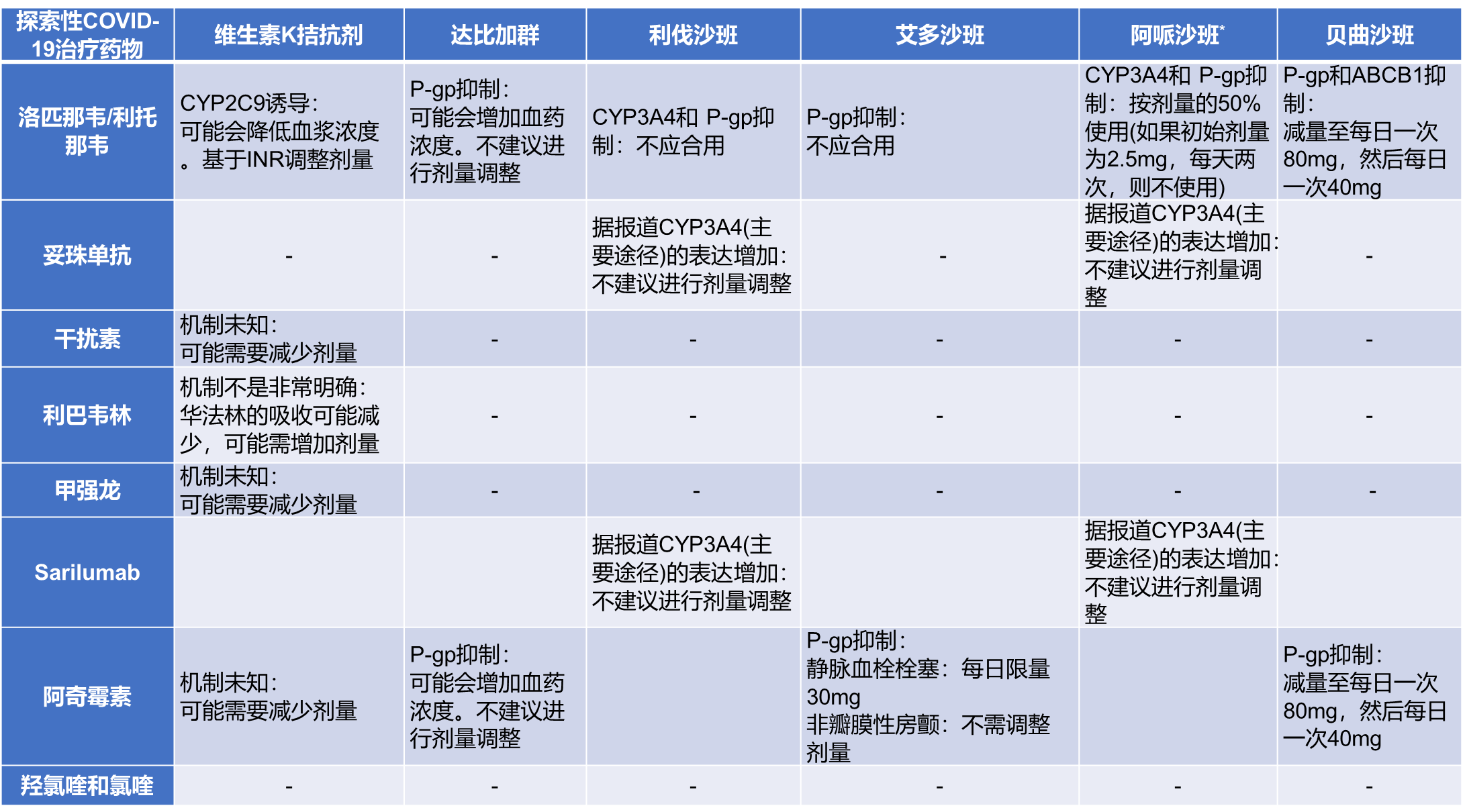
表3 NOACs与抗心律失常药物的相互作用
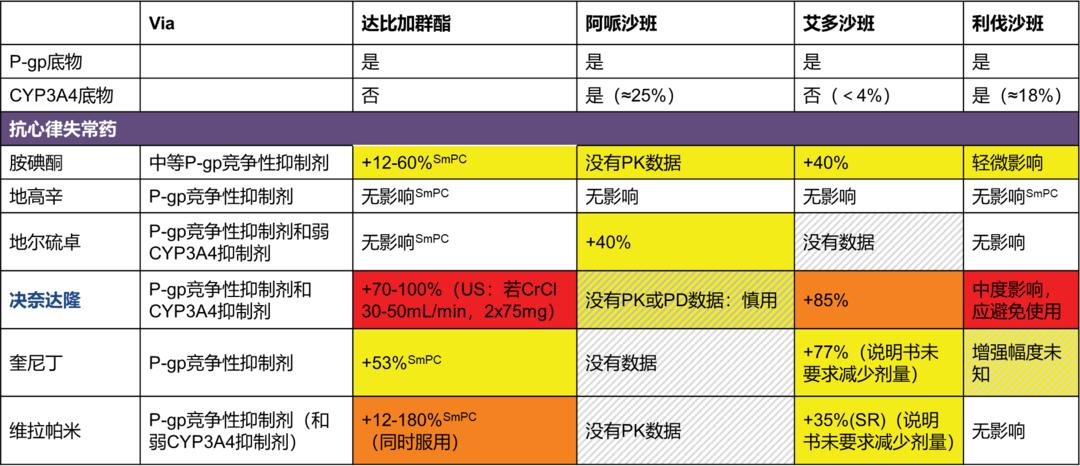
白色:预计无相关药物相互作用。
黄色:如果存在两个或多个“黄色”因素,需考虑调整剂量或使用其他NOAC。
橙色:考虑调整剂量或使用其他NOAC。
红色:禁忌/不推荐。 SmPC: 产品特征摘要;P-gp: P-糖蛋白
NOAC在预防房颤(包括心脏复律、消融、支架置入术后或急性冠状动脉综合征)相关卒中、人工心脏瓣膜和动脉血栓形成方面的关键研究已经报道。NOACs和VKAs的各荟萃分析结果与随机对照试验的结果是一致的。

对于从未接受和接受VKAs治疗的房颤患者,NOAC可减少卒中和出血。
 图2 4个NOACs的三期RCT荟萃分析结果
图2 4个NOACs的三期RCT荟萃分析结果
指南建议优先使用NOAC而不是VKA来预防房颤患者的卒中,并建议不要使用阿司匹林,但未表示一种NOAC优于另一种NOAC。然而,与VKA相比,150mg达比加群是唯一降低缺血性卒中风险的NOAC,110mg达比加群和阿哌沙班是不增加消化道出血风险的NOAC。这些发现可能会给缺血性卒中或胃肠道出血风险高的患者提供治疗建议。

在进行消融手术的患者中,不间断的NOAC治疗可减少出血,且疗效与VKA相似;房颤导管消融后,指南建议至少持续2个月使用VKA或NOAC系统抗凝,消融后超过2各月的长期抗凝治疗应基于患者的卒中风险状况,而不是消融手术的成功与否。
对于进行心脏复律的房颤患者,NOAC至少与VKA一样有效和安全。对于房颤或房扑的心脏复律,指南建议在复律前至少进行3周的有效抗凝。
指南对于合并急性冠状动脉综合征(ACS)或接受经皮冠状动脉介入(PCI)治疗的房颤患者建议见图3。总之,双联抗栓治疗的大出血风险显著低于三联抗栓治疗 (优选NOAC和氯吡格雷)。对于缺血事件风险较高的患者,至少需要接受短时间的三联治疗 (如≤1周)。
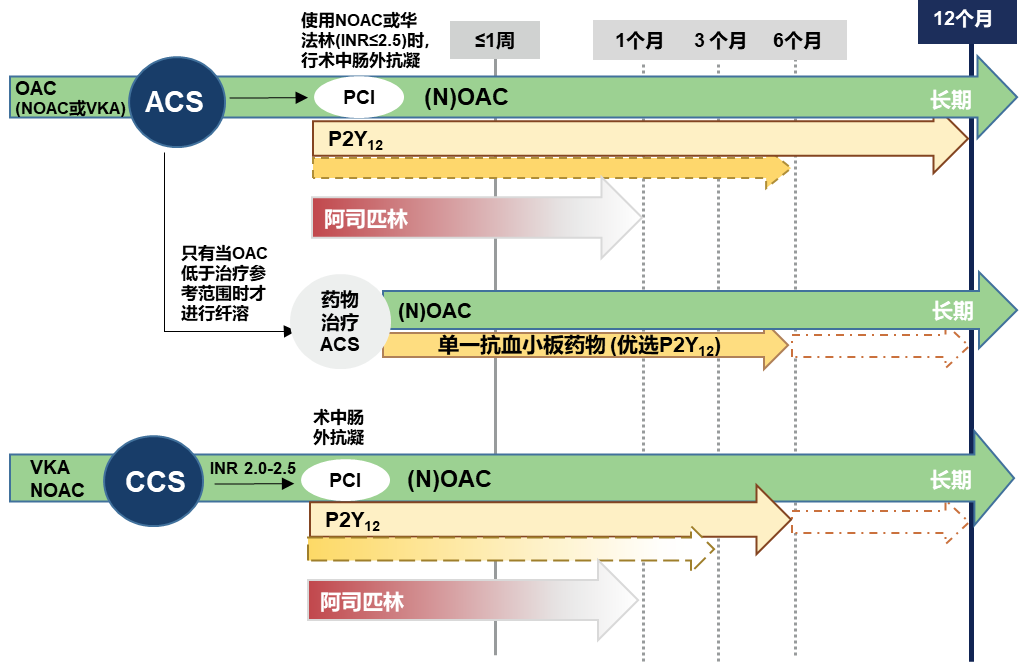
全轮廓箭头表示默认策略;渐变/虚线箭头表示根据患者的缺血和出血风险调整治疗方案。
图3 房颤合并ACS/PCI患者的术后管理

已经有几项NOAC的研究对不明来源的栓塞性卒中患者(不是由房颤引起)进行了研究,但未得到更有益的结果。
人工心脏瓣膜
机械心脏瓣膜
2020 ,美国心脏病学会/美国心脏协会 (ACC/AHA) 瓣膜性心脏病 (VHD) 患者管理指南对于房颤合并VHD患者的抗凝治疗策略见图4。
 图4 房颤合并VHD患者的抗凝治疗
图4 房颤合并VHD患者的抗凝治疗

目前唯一完成的对接受经导管主动脉瓣置换术患者的NOAC研究表明,与双联抗血小板相比,利伐沙班(低剂量静脉注射)和阿司匹林联合使用增加了血栓栓塞和出血事件。尚不清楚高剂量NOAC是否对接受经导管主动脉瓣置换术的患者有效,尤其是因房颤或VTE需要抗凝的患者。

欧洲指南推荐,对于近期急性冠状动脉综合征的患者,在抗血小板治疗的基础上增加低剂量利伐沙班可降低心血管事件和死亡率,但以增加出血为代价。

指南目前推荐低剂量利伐沙班与阿司匹林用于缺血高风险的慢性冠状动脉疾病或外周动脉疾病血管事件的二级预防。然而,这种方案对于近期失代偿性心力衰竭和潜在冠状动脉疾病的患者没有益处。
注:阿哌沙班尚未在中国获批预防房颤相关卒中的适应症,贝曲沙班未在中国上市,仅在FDA获批预防血栓栓塞的适应症。
ACS:急性冠状动脉综合征;CCS:慢性冠状动脉综合征;PCI:经皮冠状动脉介入治疗;INR:国际标准化比值;NOAC:新型口服抗凝药; VKA:维生素K拮抗剂;MS:二尖瓣狭窄;VTE:静脉血栓栓塞;VHD:瓣膜性心脏病;COVID-19:新冠肺炎
审批号:SC-CN-03890 有效期:2022年3月5日
医生投稿:文章来源于医生投稿,内容仅代表作者个人观点,不代表本平台立场,转载请联系原作者。