为什么糖尿病和脂肪肝常常一起出现?真实原因很多人不知道
 刘赓个人号
刘赓个人号您是否听说过“糖肝不分家”这句话?在门诊,医生们常常发现,糖尿病患者同时患有脂肪肝,或者脂肪肝患者查出血糖异常的情况非常普遍。这并非偶然,2型糖尿病和非酒精性脂肪性肝病(NAFLD)正是一对密切相关的"代谢双生儿",两者患病率呈同步上升趋势,不仅具有共同的危险因素,而且常常同时出现,相互加重,显著增加患者预后不良的风险。
糖尿病和脂肪肝是“难兄难弟”
很多人认为,糖尿病是血糖问题,脂肪肝是肝脏问题,二者并无关联。但实际上,它们在根源上紧紧相连,共享同一个“代谢紊乱”的土壤。
共同的土壤:胰岛素抵抗
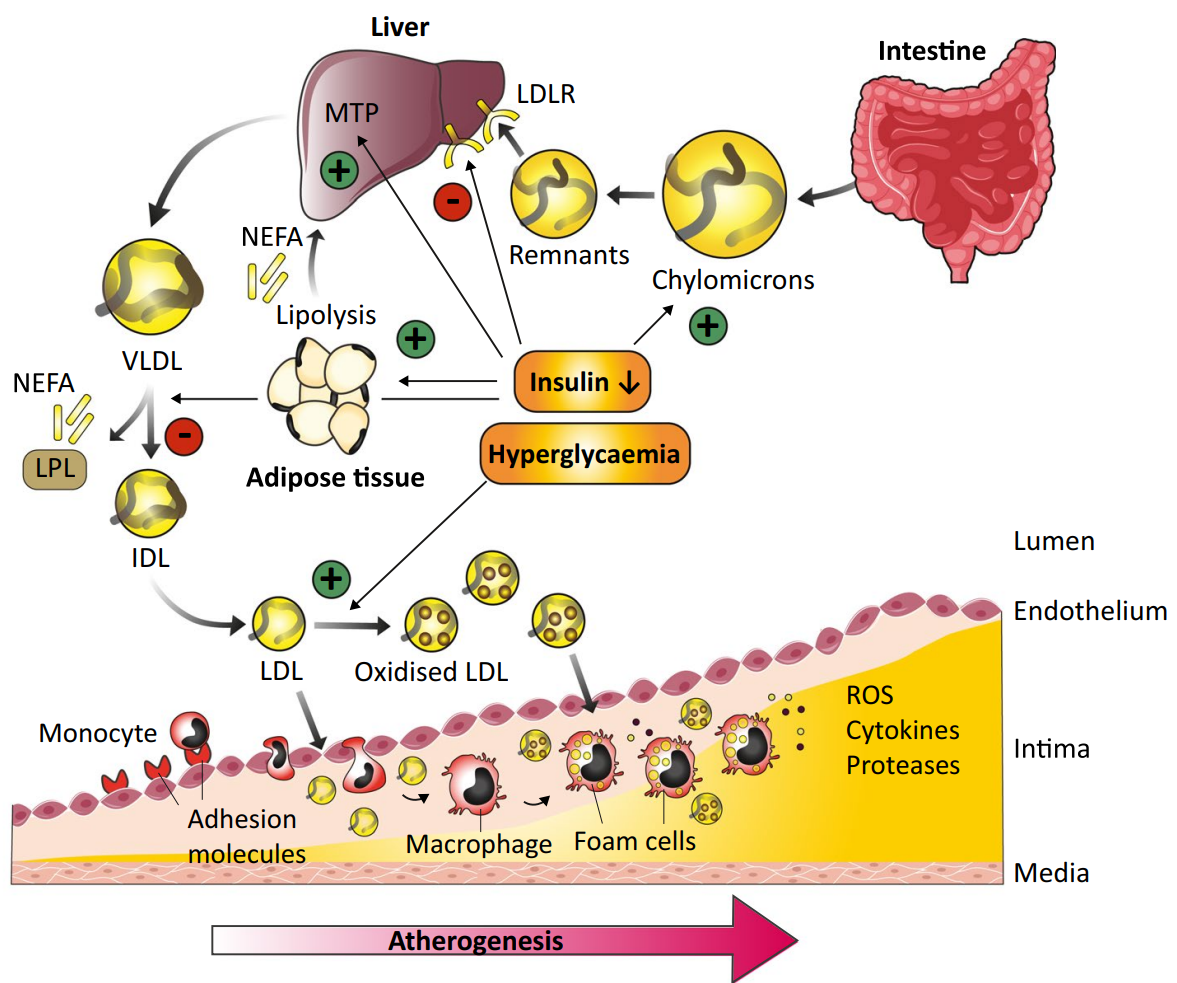
绝大多数2型糖尿病和脂肪肝都有一个共同的起点——胰岛素抵抗。我们可以把胰岛素想象成一把"钥匙",它的任务是打开细胞的大门,让血液中的葡萄糖进入细胞被利用,从而降低血糖。
当身体出现胰岛素抵抗时,就像是锁生了锈,钥匙不好用了。为了把血糖降下来,胰腺只能拼命分泌更多的胰岛素(高胰岛素血症)。而这些过剩的胰岛素会在体内掀起一场"代谢风暴",促进脂肪在肝脏堆积,形成脂肪肝。
相互加剧的恶性循环
2型糖尿病与脂肪肝之间的关系远不止"共享病因"那么简单,它们形成了一个相互促进的恶性循环1:
从脂肪肝到糖尿病:NAFLD患者发生糖尿病的风险是正常人群的2倍以上。当肥胖、胰岛素抵抗或高血糖与NAFLD同时存在时,2型糖尿病发病风险更是大幅增高。
从糖尿病到脂肪肝:2型糖尿病也会增加NAFLD的发生风险,同时还是预测NAFLD向非酒精性脂肪性肝炎(NASH)及NASH相关肝硬化进展的重要指标。
相互加重:NAFLD不仅增加2型糖尿病的发生风险,而且会加快2型糖尿病患者发生各种糖尿病相关性靶器官损害的进程;反过来,2型糖尿病也会促进NAFLD的进展。
因此,它们并非独立的两种病,而是同一棵"代谢紊乱树"上结出的两个苦果,形成了一个自我强化的恶性循环。只降糖不护肝,或只护肝不管糖,治疗效果都会大打折扣。
糖尿病合并脂肪肝怎么办?
面对这对“难兄难弟”,我们绝不能“头痛医头,脚痛医脚”,必须采取综合管理的策略,从根本上改善代谢状态。
1. 生活方式干预:永恒的基石
这是所有治疗的基础,其效果无可替代。
饮食调整:推荐全谷物、低脂、优质蛋白、高膳食纤维的饮食模式。减少精制米面、含糖饮料和甜点的摄入,增加蔬菜、全谷物和优质脂肪(如坚果、鱼油)的比例。戒酒至关重要。
运动处方:每周至少坚持150分钟的中等强度有氧运动(如快走、游泳、骑自行车),结合2-3次抗阻力量训练。运动能直接改善胰岛素敏感性,是消耗肝脏脂肪的“利器”。
2. 药物选择:兼顾血糖与肝脏
在选择降糖药物时,医生会优先考虑那些既能有效控糖,又能对脂肪肝带来益处的方案。
除了经典的二甲双胍,近年来一些新型药物显示了在综合调控代谢方面的优势。例如,过氧化物酶体增殖物激活受体(PPAR)激动剂西格列他钠,可通过全面调节糖、脂、能量代谢来改善胰岛素抵抗,为同时管理血糖和肝脏脂肪提供了新的治疗选择2。
重要提示:所有用药都必须严格遵从医嘱。医生会根据您的具体肝肾功能、血糖水平及身体状况,制定最安全、最合适的个体化方案。切勿自行购药或停药。
3. 定期监测
同时患有糖尿病和脂肪肝的患者,除了监测血糖和糖化血红蛋白(HbA1c)外,还应定期(如每6-12个月)通过肝脏超声和肝功能检测来评估肝脏健康状况,必要时需进行更精确的检查。
糖尿病和脂肪肝之所以常常结伴而行,根源在于胰岛素抵抗这一共同的病理基础。它们互为因果,形成恶性循环,严重威胁着我们的健康。
因此,我们必须树立“代谢综合管理”的理念:既要管住嘴、迈开腿,实现科学减重;也要在医生指导下,选择能从根本上改善代谢紊乱、兼顾血糖与肝脏健康的治疗方案。 打破“糖肝不分家”的魔咒,需要我们从源头入手,双管齐下,才能守护好全身的健康。
参考文献:
1.中华医学会内分泌学分会,中华医学会糖尿病学分会,朱大龙,赵家军,母义明,童南伟,张舫,张雨薇,李晓牧,冯文焕.中国成人2型糖尿病合并非酒精性脂肪性肝病管理专家共识[J].中华内分泌代谢杂志,2021,37(7):589-598
2.Dubois V, et al. J Clin Invest. 2017;127(4):1202-1214
医生投稿:文章来源于医生投稿,内容仅代表作者个人观点,不代表本平台立场,转载请联系原作者。