黄体酮在妇产科的应用(内附使用剂量、用法说明)
黄体酮在妇产科的应用(内附使用剂量、用法说明)
可用于助孕、先兆流产、早产、绝经激素治疗等,具体用法整理如下:
黄体支持
黄体功能不足(luteal phase defect,LPD)指排卵后黄体发育不良,分泌孕酮不足或黄体过早退化,致使子宫内膜分泌反应不足,与不孕及流产密切相关。辅助生殖技术助孕患者中LPD的发生率高,黄体支持已经成为ART助孕中重要的治疗手段。其中黄体酮是目前用于黄体支持的主要孕激素。
对患者行黄体支持治疗可以改善妊娠结局,用法为:
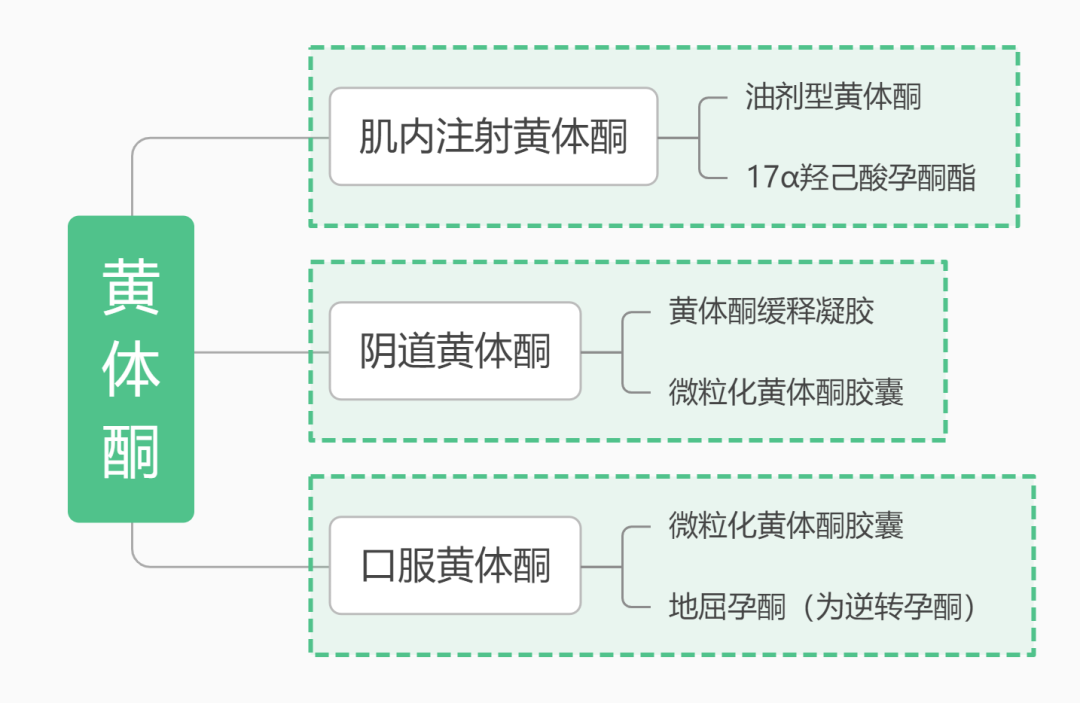
1. 口服黄体酮:
口服地屈孕酮每日30 mg,或口服微粒化黄体酮胶囊每日200~300 mg,分1次或2次服用,单次剂量不得超过200 mg。
2. 阴道用黄体酮:
黄体酮阴道缓释凝胶每日90 mg;微粒化黄体酮胶囊每日600 mg,分3次阴道给药,单次剂量不得超过200 mg。
3. 肌内注射黄体酮:
每日20 mg。
新鲜胚胎移植、自然周期冻融胚胎移植、促排卵/宫腔内人工授精患者补充孕激素最佳的开始时间在取卵后当日至取卵后3天内。
激素替代-冻融胚胎移植患者建议第3日胚胎在移植前3~5 d、第5日胚胎在移植前5~7 d开始使用孕激素。
停药时机:新鲜胚胎移植、自然周期冻融胚胎移植可用至孕8-10周。促排卵/宫腔内人工授精激素替代-冻融胚胎移植可用至10-12周。
先兆流产推荐先兆流产患者使用孕激素,以降低流产率;不同孕激素类型中,因口服孕激素在降低流产率及提高活产率方面表现佳,优先推荐先兆流产患者口服孕激素。
1. 首选口服用药,即地屈孕酮,即刻40 mg,后每8 h 10 mg至症状消失,或其他口服黄体酮制剂每日200~300 mg,分1次或2次服用,单次剂量不得超过200 mg;妊娠剧吐患者应谨慎使用;
2. 肌内注射黄体酮,即每日20 mg至症状消失,使用时应注意患者局部皮肤、肌肉的不良反应;
3. 阴道用黄体酮,即微粒化黄体酮胶囊,每日200~300 mg,分1次或2次给药,单次剂量不得超过200 mg;或黄体酮阴道缓释凝胶,每日90 mg;阴道流血的患者应谨慎使用。
停药时机:确诊先兆流产用药直至临床症状消失,B超检查提示胚胎存活,继续使用1~2周后停药或流产不可避免。
复发性流产:复发性流产的病因多样,有遗传相关因素、生殖道解剖异常、内分泌失调、感染性疾病因素、血栓前状态、自身免疫因素等。除此之外,临床上仍有至少40%以上的患者病因不明。推荐不明原因复发性流产患者使用孕激素,以期提高妊娠结局;地屈孕酮在降低流产率及提高活产率方面表现佳,优先推荐不明原因复发性流产患者口服地屈孕酮。
1. 口服用药,即地屈孕酮,每日30 mg,或其他的口服黄体酮制剂,每日200~300 mg,分1次或2次服用,单次剂量不得超过200 mg;妊娠剧吐患者应谨慎使用;
2. 肌内注射黄体酮,即每日20 mg,使用时应注意患者局部皮肤、肌肉的不良反应;
3. 阴道用黄体酮,即微粒化黄体酮胶囊,每日200~300 mg,分1次或2次给药,单次剂量不得超过200 mg;或黄体酮阴道缓释凝胶,每日90 mg;阴道流血的患者应谨慎使用。
停药时机:从排卵后3 d内使用孕激素至孕10周,或至前次流产的孕周后1~2周,若无先兆流产表现,超声检查正常,可予以停药。
早产孕激素常用于预防早产:
1. 对无早产史、但孕24周前阴道超声显示宫颈缩短(CL<20 mm)者,推荐阴道用黄体酮。微粒化黄体酮胶囊每日600 mg,分3次阴道给药,单次剂量不得超过200 mg;或黄体酮缓释凝胶90 mg/d,至妊娠34~36周;
2. 对有自发早产史者,此次孕24周前宫颈缩短(CL<25 mm)者,不论是否实施宫颈环扎手术,均可辅助使用黄体酮阴道给药:微粒化黄体酮胶囊每日600 mg,分3次阴道给药,单次剂量不得超过200 mg;或黄体酮缓释凝胶90 mg/d,至妊娠34周;
3. 对有自发早产史的无早产症状者,推荐自孕16~20周起每周肌内注射17α羟己酸孕酮酯250 mg,至妊娠36周。但是目前国内尚无17α羟己酸孕酮酯,并且其为合成孕激素,安全性有待更多临床研究证实。
绝经激素治疗黄体酮可以单药或与雌激素一同用于绝经激素治疗(MHT):
1. 单孕激素方案:适用于绝经过渡期早期尚未出现低雌激素症状,但因卵巢功能衰退导致的排卵障碍性异常子宫出血(AUB-O),需用足量足疗程孕激素调整月经周期及保护子宫内膜。
后半周期孕激素治疗:地屈孕酮10~20mg/d 或微粒化黄体酮 200~300mg/d,于月经周期或撤退性出血的第14天后,连续用10~14d。
2. 雌孕激素序贯方案:适用于有完整子宫,仍希望有月经样出血的女性。
(1)连续序贯方案:在治疗过程中雌激素每天用药,孕激素周期用药。可采用连续序贯复方制剂,如17β雌二醇片/17β雌二醇地屈孕酮片(1/10或2/10剂型)1片/d,每周期28d,连续应用。也可连续口服或经皮使用雌激素,每28天后半程加用孕激素10~14d。
(2)周期序贯方案:在治疗过程每周期有3~7d停药期。可采用周期序贯复方制剂,如戊酸雌二醇片/戊酸雌二醇醋酸环丙孕酮片,1 片/d,共21d,停药7d后开始下一周期。也可采用连续口服或经皮使用雌激素 21~25d,后10~14d加用孕激素,停药3~7d再开始下一周期。
3. 雌孕激素连续联合方案:建议绝经 1 年以上,有子宫但不希望有月经样出血的女性采用本方案。
可连续口服雌激素(雌二醇1~2 mg/d、结合雌激素0.3~0.625 mg/d)或经皮使用雌激素(雌二醇凝胶0.75~1.5 mg/d、雌二醇皮贴25~50μg),同时口服地屈孕酮(5~10mg/d)或微粒化黄体酮(100~200 mg/d)。
为了获得孕激素对子宫内膜的充分保护,孕激素用量应该与雌激素用量相匹配。
多囊卵巢
1. 孕激素治疗:
对于BMI>30 kg/m2及围绝经期的PCOS患者,可优先选择周期性应用孕激素治疗或使用左炔诺孕酮宫内缓释系统。此方案也适用于雄激素水平不高或有短效COC禁忌证的患者。周期性孕激素方案包括地屈孕酮10~20 mg/d、微粒化黄体酮100~200 mg/d、醋酸甲羟孕酮10 mg/d,每周期用药10~14 d。或肌内注射黄体酮20 mg/d(每月3~5 d)。建议首选口服制剂。
2. 雌孕激素周期序贯治疗:
适用于少数由于内源性雌激素不足致子宫内膜薄的PCOS患者。常用治疗方案为口服雌二醇1~2 mg/d,每周期21~28 d,在后半周期的10~14 d加用孕激素,孕激素用法同前。该治疗也适用于PCOS合并围绝经期症状的患者。
闭经
黄体酮可用于评估体内雌激素水平,以确定闭经程度。
1. 孕激素试验
(1)使用方法
①肌注黄体酮注射液20mg/次,一日一次,连续3~5天。
②口服地屈孕酮10~20mg/次,一日一次,连续8~10天。
③口服甲羟孕酮10mg/次,一日一次,连续8~10天。
④口服微粉化黄体酮100mg/次,一日两次,连续10天。
⑤黄体酮凝胶90mg/次,一日两次,连续10天。
(2)判定方法
①孕激素试验阳性:停药后出现撤退性出血,说明生殖道通畅,有功能性子宫内膜,有一定水平的内源性雌激素。
②孕激素试验阴性:停药后无子宫出血,在排除妊娠的可能性后可继续进行雌孕激素试验。
如果孕激素试验阴性,紧接着需要做雌孕激素试验;而如果孕激素试验阳性,则不需要做雌孕激素试验。
2. 雌孕激素序贯试验
(1)使用方法
每晚睡前戊酸雌二醇2mg或结合雌激素1.25mg,连服20日,最后10日加用地屈孕酮或醋酸甲羟孕酮。
(2)判定方法
①雌孕激素试验阳性:两药停药后发生撤药性出血者为阳性,提示子宫内膜功能正常,可排除子宫性闭经,引起闭经的原因是患者体内雌激素水平低落,应进一步寻找原因。
②雌孕激素试验阴性:无撤药性出血者为阴性,应重复一次试验,若仍无出血,提示子宫内膜有缺陷或被破坏,可诊断为子宫性闭经。
参考文献:
1、中国医师协会生殖医学专业委员会. 孕激素维持妊娠与黄体支持临床实践指南[J]. 中华生殖与避孕杂志,2021,41(2):95-105. DOI:10.3760/cma.j.cn101441-20200930-00543.
2、多囊卵巢综合征诊治路径专家共识编写组. 多囊卵巢综合征诊治路径专家共识[J]. 中华生殖与避孕杂志,2023,43(4):337-345. DOI:10.3760/cma.j.cn101441-20220927-00417.
3、中华医学会妇产科学分会绝经学组. 中国绝经管理与绝经激素治疗指南2023版[J]. 中华妇产科杂志,2023,58(1):4-21. DOI:10.3760/cma.j.cn112141-20221118-00706.
4、谢幸,孔北华,段涛.妇产科学.9版.北京:人民卫生出版社,2018.
医生投稿:文章来源于医生投稿,内容仅代表作者个人观点,不代表本平台立场,转载请联系原作者。