指南解读|2025版中华医学会肺癌临床诊疗指南来了!筛查、分型、用药重点一文梳理
 指南解读官方号
指南解读官方号指南更新Key Takeways
• 新版指南对早中期术后及晚期的非小细胞肺癌患者的基因检测有调整。
• 新版指南建议对于晚期非小细胞肺癌基因突变患者,除了单药治疗有了更多的选择之外,更多联合治疗的应用可能为患者带来更好的疾病控制时间。
• 对于免疫新辅助、表皮生长因子受体(EGFR)-酪氨酸激酶抑制剂(TKI)耐药后肺癌患者,新版指南对新治疗策略获批汇总。
• 对于既往缺乏治疗手段的大鼠肉瘤病毒癌基因同源物(KRAS)G12C突变、人表皮生长因子受体2(HER-2)突变及耐药后的小细胞肺癌等,新版指南强调新型药物带来的临床获益。

一、流行病学
肺癌(原发性支气管肺癌)是世界各国发病率和死亡率最高的恶性肿瘤之一,严重威胁公共健康。新版指南强调,我国2022年新发肺癌病例达106.06万例,占全部恶性肿瘤的22.0%,死亡病例为73.33万,占全部肿瘤死亡的28.5%。由于早期肺癌多无明显症状,临床上多数患者出现症状就诊时已属中晚期,晚期肺癌患者整体5年生存率仅在20%左右。
二、筛查
新版指南建议对≥45岁且同时存在肺癌危险因素者开展低剂量螺旋CT(LDCT)筛查。相较于2024版,2025新版指南也新增明确指出对于因自身因素,预期不能耐受以根治为目的治疗(如手术、放疗、消融等)的人群,不推荐参加肺癌筛查,并且强调了对肺癌高危人群开展低剂量螺旋CT检查前,应充分告知筛查的可能获益与潜在风险。
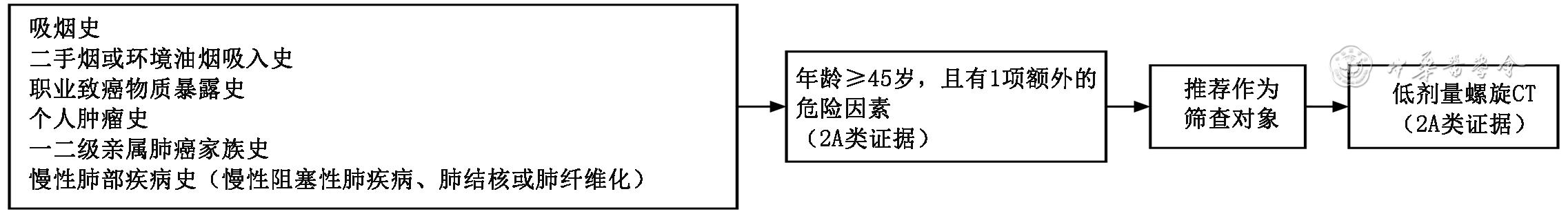
图1肺癌筛查的人群选择
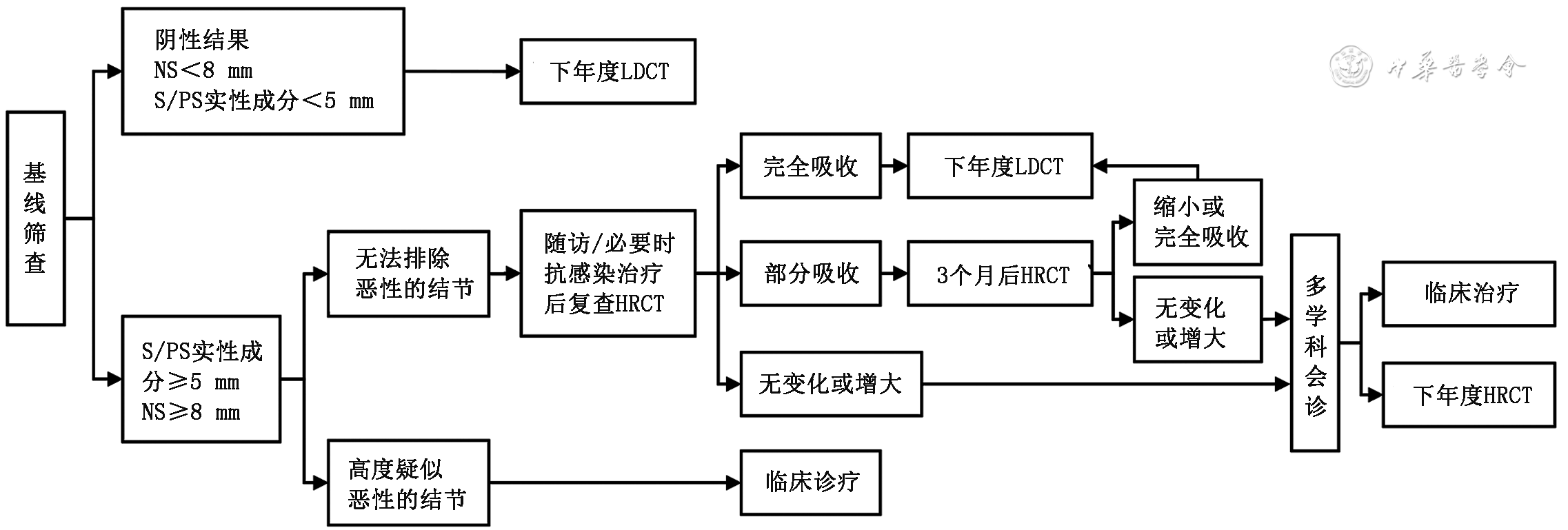
图2肺癌基线筛查出结节的管理流程
注:NS为非实性结节;S为实性结节;PS为部分实性结节;LDCT为低剂量螺旋CT;HRCT为高分辨率CT;阴性结果为无肺内非钙化性结节检出
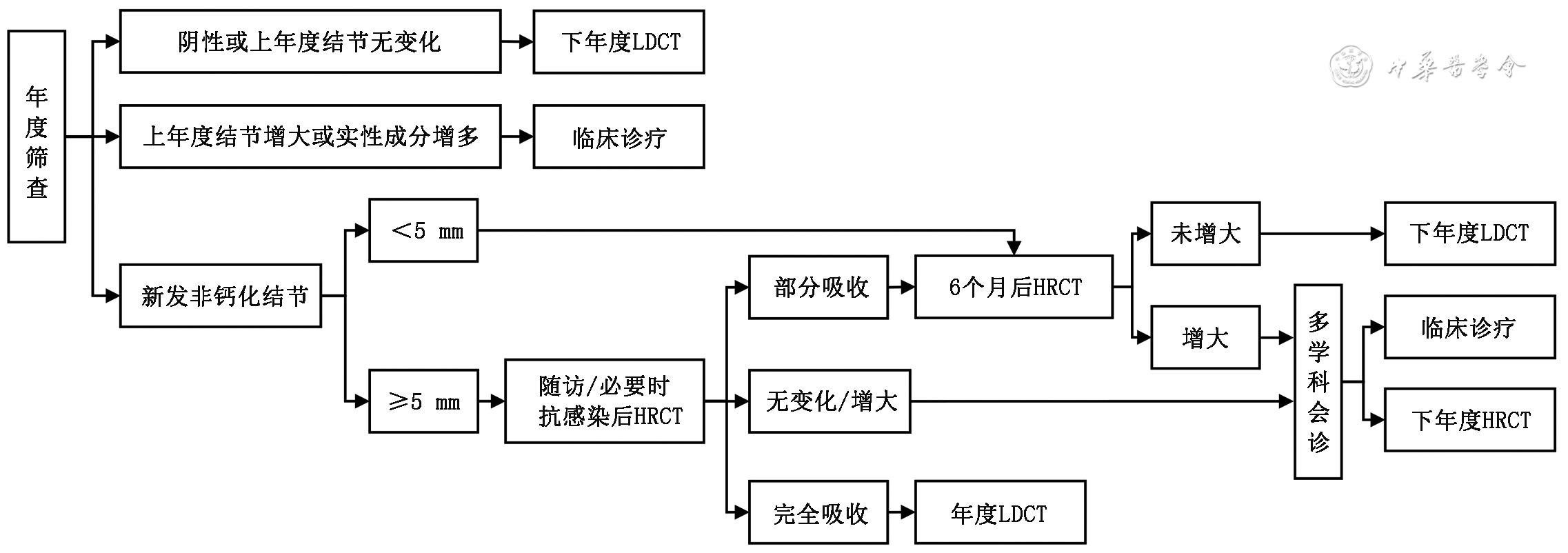
图3 肺癌年度筛查管理流程及结节管理
注:LDCT为低剂量螺旋CT;HRCT为高分辨率CT;阴性结果为无肺内非钙化性结节检出
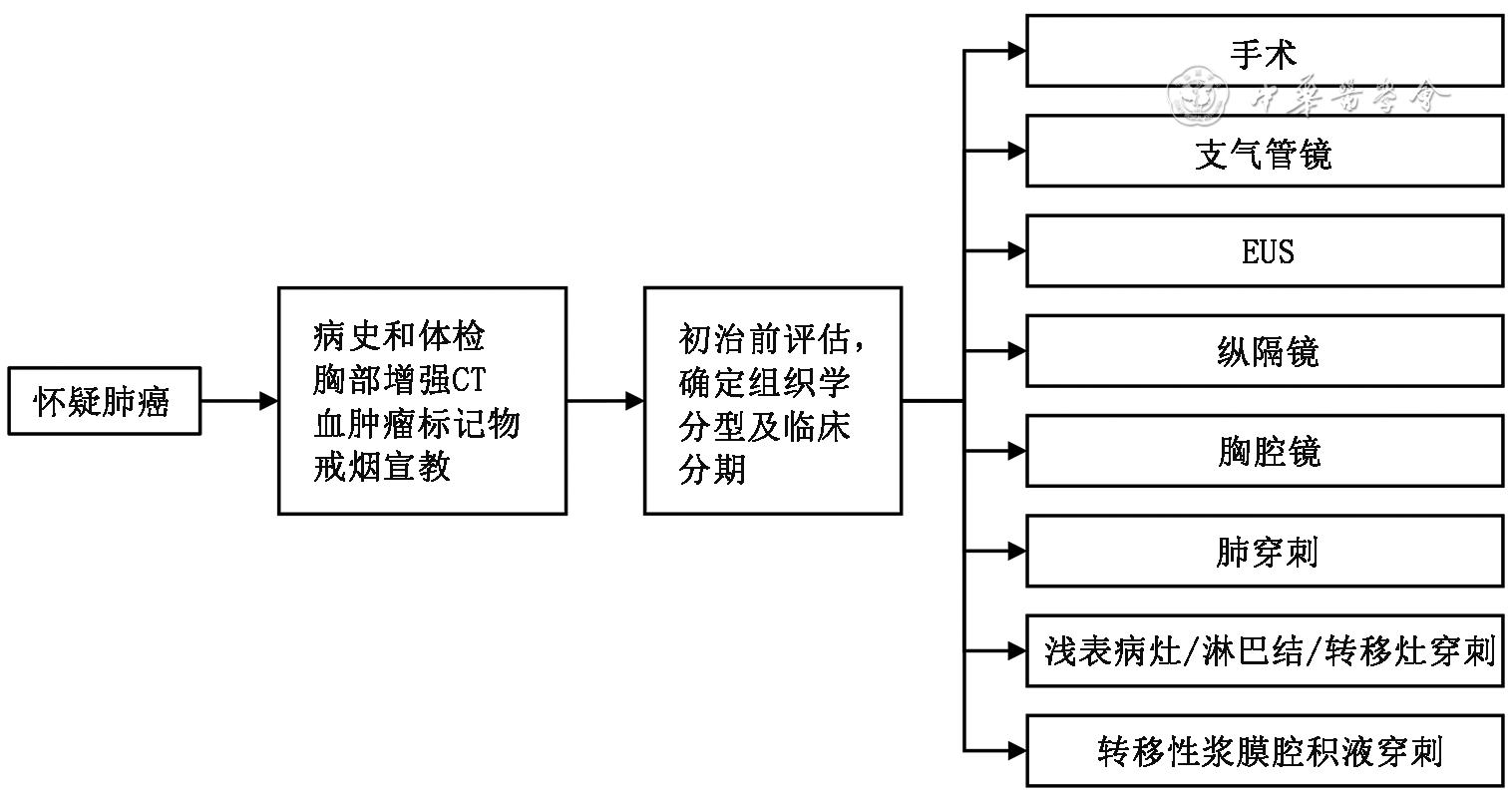
图4 肺癌诊断流程图
注:EUS为超声内镜检查术;对于高度怀疑Ⅰ期或Ⅱ期肺癌患者,应权衡活组织检查风险和对治疗方案制定的帮助,决定是否在手术前进行活组织检查。除手术风险较高的情况外,临床高度怀疑Ⅰ期或Ⅱ期肺癌手术前不需要活组织检查。若在术前未获得组织诊断,在肺叶切除、双肺叶切除、全肺切除之前有必要术中诊断。根据患者个体情况,应选择创伤最小且最高效率的活组织检查方法。对于可手术患者,推荐支气管镜检查和纵隔分期(纵隔镜)于手术前和(或)手术中(在同一麻醉程序中)进行,不作为单独步骤
三、诊断
新版指南指出肺癌的诊断需要结合临床表现、辅助影像学检查、细胞学或组织学检查以及血清学实验室检查等多种手段。
肺癌的医学影像学检查方法主要包括X线摄影、CT、MRI、正电子发射计算机断层扫描(PET-CT)、超声、核素显像等方法。不同影像学检查方法的优缺点见表1。
获取细胞学或组织学检查技术多样,包括痰液细胞学检查、胸腔穿刺术、浅表淋巴结和皮下转移病灶活组织检查、经胸壁肺穿刺术、支气管镜及相关针吸活检术、纵隔镜、胸腔镜等。其中,支气管镜检查是肺癌的主要诊断工具之一。
血清学检查有助于肺癌的辅助诊断、疗效判断和随访监测。指南推荐常用的原发性肺癌标志物有癌胚抗原(CEA)、神经元特异性烯醇化酶(NSE)、细胞角蛋白19片段抗原(CYFRA21-1)、胃泌素释放肽前体(ProGRP)、鳞状上皮细胞癌抗原(SCCA)等。肿瘤标志物联合检测可提高其在临床应用中的灵敏度和特异度。NSE 和 ProGRP 是诊断小细胞肺癌(SCLC)的首选指标,CEA、SCCA和CYFRA21-1水平的升高则有助于非小细胞肺癌(NSCLC)的诊断。

表1 肺癌检查的不同影像学方法比较
四、病理学评估
在组织学分型方面,指南依据2021年版WHO肺肿瘤组织学分型标准,对鳞状细胞癌及前驱病变、腺癌及前驱病变、腺鳞癌、神经内分泌肿瘤等进行了详细划分。其中,神经内分泌肿瘤包括神经内分泌瘤(NETs)和神经内分泌癌(NECs);NETs包括典型类癌和不典型类癌,NECs包括SCLC和大细胞神经内分泌癌(LCNEC)。核分裂及坏死指标是区分4种神经内分泌肿瘤类型的主要病理指标。Ki-67指数在小活检标本中鉴别 NETs 和NECs有帮助。神经内分泌标志物仅用于形态学怀疑神经内分泌肿瘤的病例。
病理诊断有关标志物检测中,小活检标本需谨慎使用免疫组织化学染色,以保留组织用于治疗相关分子检测。
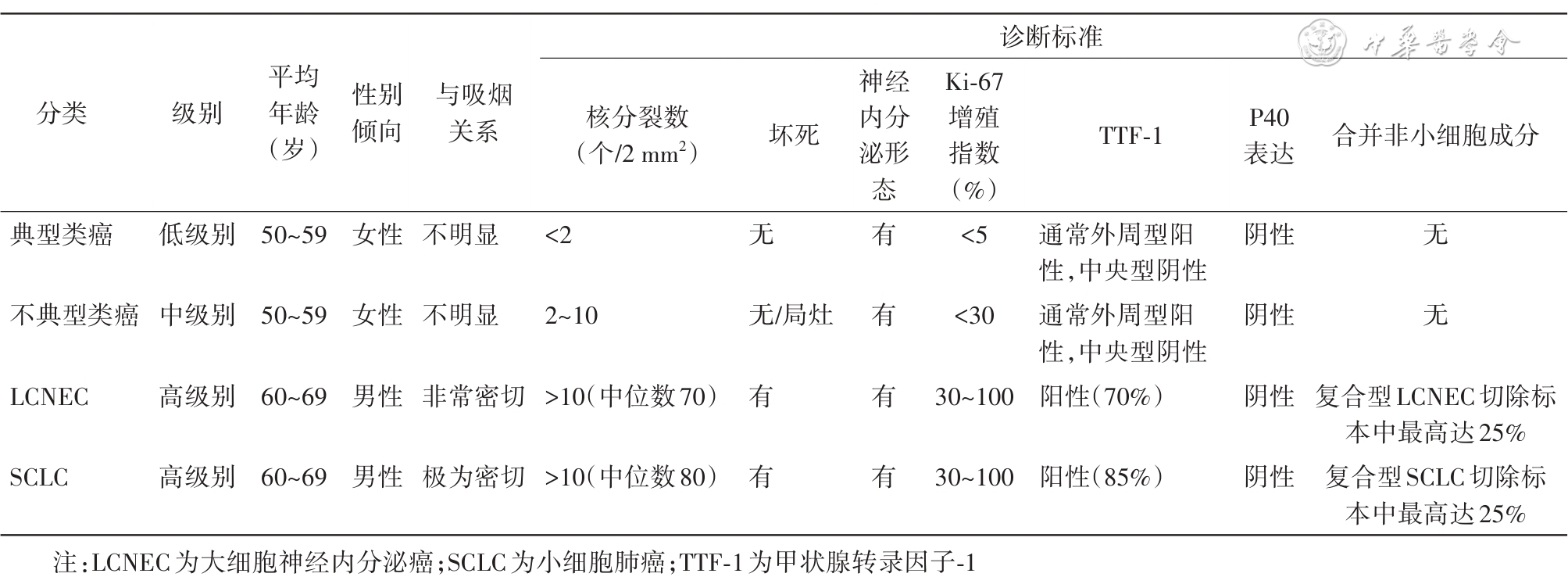
表2 4种神经内分泌肿瘤的特点
分子病理学检测是精准治疗的基础。新版指南对早中期术后及晚期的NSCLC患者的基因检测内容有了新的调整。

表3 NSCLC基因检测推荐内容
五、分期治疗原则和治疗
分期治疗原则明确了不同阶段的首选策略及决策要点:
• Ⅰ、Ⅱ期NSCLC:推荐以外科手术根治性切除为首选局部治疗方式。
• Ⅲ期NSCLC:异质性显著,按IASLC第9版TNM分期分为ⅢA、ⅢB、ⅢC期。潜在可切除性需结合解剖学和肿瘤学评估,术前新辅助治疗可能获益;Ⅲ期不可切除包括纵膈淋巴结转移呈巨块型(>3cm)或者转移淋巴结外侵周围结构,以及对侧纵膈或锁骨上淋巴结转移(N3-IIIB/C期)肿瘤。驱动基因阴性的Ⅲ期不可切除NSCLC治疗以根治性同步放化疗为主要治疗模式。对于可切除及潜在可切除者,治疗模式为以外科为主的综合治疗。
• Ⅳ期NSCLC:需先明确病理类型(鳞/非鳞)、驱动基因突变状态及PD-L1表达,结合ECOG功能状态(PS)评分选择适合的全身治疗方案。
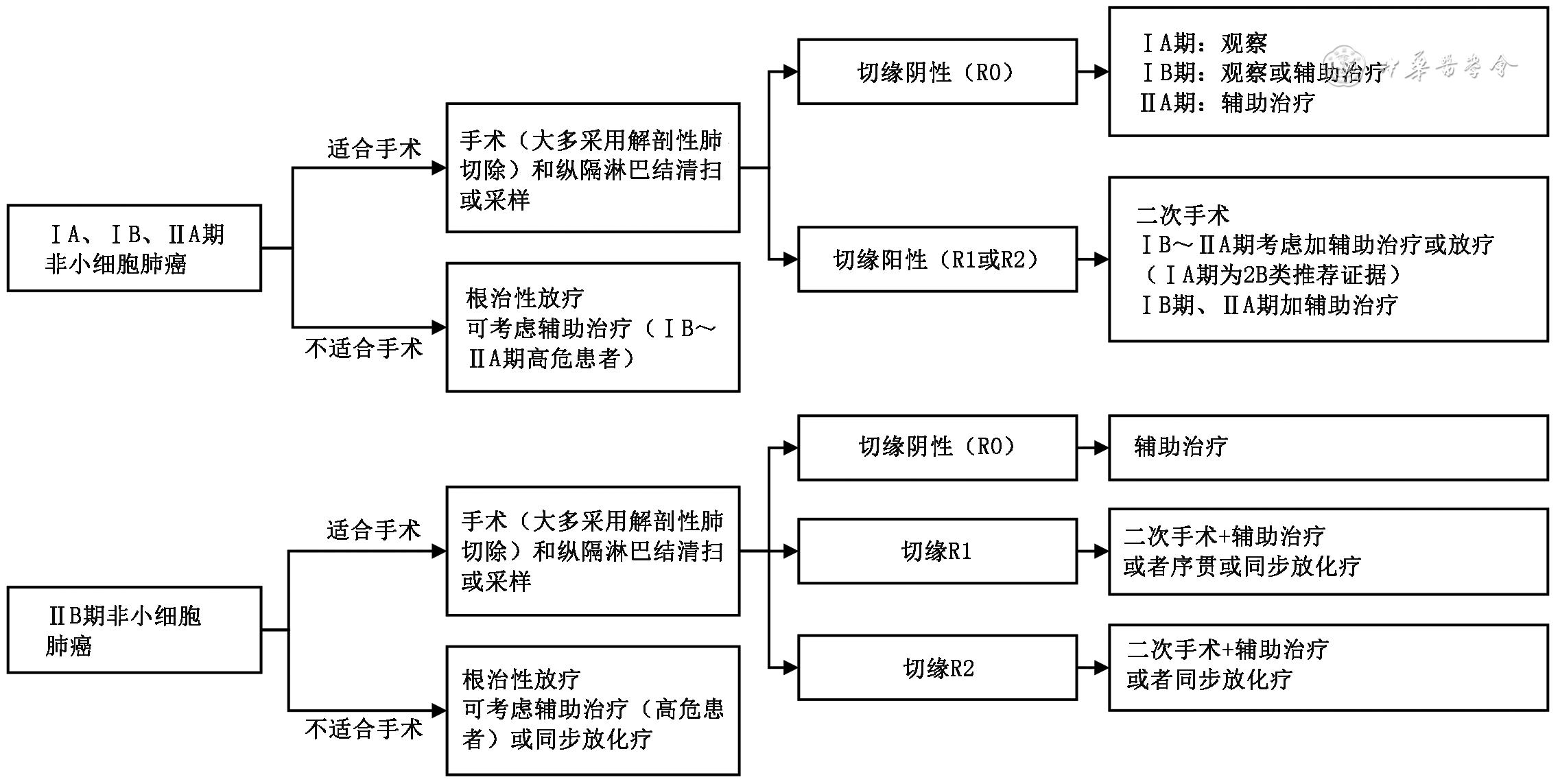
图5 Ⅰ、Ⅱ期非小细胞肺癌治疗流程图

表4 ECOG功能状态评分原则
如需获取全文,请识别文末二维码添加医助后回复关键词 “全文” 免费领取。
封面图源摄图网
参考文献:
1. 中华医学会肿瘤学分会. 中华医学会肺癌临床诊疗指南(2025版). 中华医学杂志,2025,105(00):2918-2959.

原创文章:方舟健客版权所有,未经许可不得转载。